Onicomicosis o infección de las uñas: qué debemos saber
- Salud Práctica
- Infección por hongos
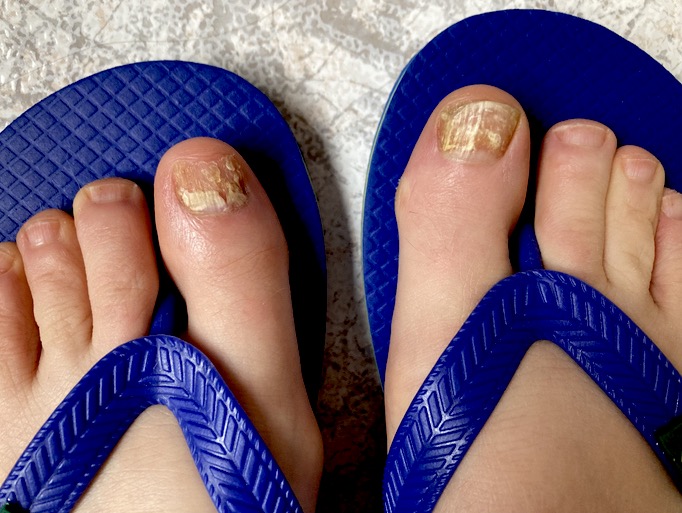
En este artículo trataremos el tema de la onicomicosis, la infección por hongos de las uñas que puede afectar tanto a los pies como a las manos. Hablaremos de sus causas, así como del diagnóstico y tratamiento, y daremos algunas recomendaciones para su prevención y cuidados.
La onicomicosis constituye la causa más frecuente de enfermedad de las uñas, representando alrededor del 50 % de las afecciones ungueales y en torno al 30 % de las infecciones fúngicas cutáneas, pudiendo llegar a afectar al 10 % de la población1, 2.
¿Qué es la onicomicosis?2, 3
La onicomicosis es una infección crónica de las uñas causada por hongos. Es relativamente común y no produce síntomas hasta fases avanzadas. Es, además, una causa frecuente de deformidad de las uñas.
Su aparición aumenta con la edad, ya que el crecimiento de las uñas se ralentiza con los años, favoreciendo la infección. Además, otras condiciones aumentan el riesgo de padecerla, como la inmunodepresión o la existencia de factores favorecedores, como el calor y la humedad.
¿Qué causa la onicomicosis?1-5
Las onicomicosis pueden estar causadas por tres tipos de hongos:
- Hongos dermatofitos.
- Levaduras.
- Hongos filamentosos no dermatofitos.
Los hongos dermatofitos son capaces de causar infecciones en la piel, el pelo y las uñas, constituyendo los agentes infecciosos más frecuentes en estas últimas. Son los causantes del 75 % de las infecciones de las uñas de los pies y el 20 % en las uñas de las manos.
La infección de las uñas por hongos dermatofitos se denomina tinea unguium o tiña ungueal.
Las levaduras también pueden causar onicomicosis, principalmente en las uñas de las manos de mujeres adultas.
Estas infecciones por levaduras pueden ser favorecidas por traumatismos en el borde de las uñas, hipersudoración o contacto habitual con agua, entre otras.
Finalmente, existe un grupo de onicomicosis causado por hongos no dermatofitos oportunistas que puede suponer el 5-15 % de los casos y que suele afectar a personas mayores de 60 años en el primer dedo del pie.
Entre los factores de riesgo para la aparición de onicomicosis se encuentran el calor, la humedad y el calzado inadecuado y oclusivo. El recorte excesivo de la cutícula de las uñas también aumenta la posibilidad de contraer infecciones. Además, también puede darse cierta predisposición genética.
Respecto a las enfermedades que pueden aumentar la susceptibilidad a la onicomicosis se incluyen, entre otras, la diabetes, los problemas vasculares, la inmunodepresión y la psoriasis.
Signos y síntomas de la onicomicosis1, 2
La onicomicosis cursa con decoloración y engrosamiento de la lámina ungueal afectada, con cambios en su morfología que le confieren un aspecto leñoso con mayor fragilidad y variaciones de color hacia tonos blanquecinos, amarillentos o parduzcos, entre otras manifestaciones. Con el tiempo, la infección se va extendiendo hasta provocar la destrucción total de la uña o distrofia ungueal, debido a la afectación de la matriz (base de la uña).
Diagnóstico y tratamiento de la onicomicosis1-3, 5-7
El diagnóstico de la onicomicosis se puede establecer con un alto grado de sospecha por la apariencia clínica, pero no suele ser suficiente y se recomienda realizar, siempre que sea posible, un cultivo con la recogida de muestras de la uña afectada.
Sin embargo, la comprobación diagnóstica también se puede realizar mediante la utilización de técnicas de diagnóstico micológico como el test rápido de detección antigénica, que permite iniciar el tratamiento antimicótico sin tener que esperar el resultado de los cultivos. También puede hacerse una tinción de las muestras de uña y valorar la presencia de hongos con microscopía óptica, lo que se conoce como observación directa o examen en fresco.
En cuanto al tratamiento, los objetivos deben incluir la menor duración posible, junto con una alta tasa de curación. La elección entre las diferentes opciones terapéuticas dependerá de las condiciones de cada persona.
Por otro lado, no se debe ignorar la alta tasa de recurrencia en la onicomicosis que puede situarse en torno al 10-53 %, causada, principalmente, por la inadecuada prescripción o adhesión al tratamiento y unos deficientes hábitos de higiene.
Existe una gran variedad de antifúngicos de uso tópico, si bien es recomendable que se reserven para las onicomicosis superficiales, especialmente las que afectan al extremo ungueal y no a más de cuatro uñas. Para asegurar la eficacia del tratamiento, también podría optarse por practicar una extirpación química o quirúrgica de la uña afectada, previa a la aplicación del tratamiento tópico.
Por otro lado, en los últimos años existe mayor tendencia al empleo de antifúngicos por vía oral, por su mayor efectividad que los agentes tópicos y porque determinan una mayor adhesión al tratamiento. Antes de su prescripción, resulta recomendable e importante revisar las posibles interacciones con otros fármacos prescritos, así como realizar pruebas de función hepática a la persona.
En cualquier caso, la mejor opción suele ser el tratamiento combinado que proporciona una parte de tratamiento tópico y otra de tratamiento sistémico.
Otros métodos terapéuticos poco invasivos incluyen el tratamiento con láser, que ha mostrado su efectividad en algunos casos.
Recomendaciones y cuidados para la onicomicosis
Las infecciones por hongos causantes de onicomicosis pueden verse favorecidas por diversas circunstancias que deben tenerse en cuenta para su prevención, entre las que se encuentran2, 8:
- El contacto mantenido con el agua, pues deteriora la lámina ungueal y la cutícula.
- El uso regular de piscinas y duchas públicas en centros deportivos y gimnasios.
- En los casos de “pie de atleta” donde no se recibe tratamiento o se presenta recurrencia, se puede extender la infección a las uñas.
- Las labores domésticas son especialmente agresivas para las uñas.
- El recorte excesivo de la cutícula en una manicura agresiva favorece la apertura del espacio entre la lámina y el repliegue ungueal, lo que aumenta la posibilidad de contraer infecciones. La cutícula constituye un protector natural.
- Las personas que trabajan de pie todo el día y que utilizan zapatos cerrados.
- El uso de prótesis ungueales ornamentales (uñas postizas) no está recomendado.
Por otro lado, las siguientes recomendaciones pueden contribuir a evitar el contagio de infecciones en las uñas1, 2, 8:
- Llevar una higiene correcta de la piel, incluyendo el lavado de los pies con jabón antiséptico de pH ácido o de clorhexidina.
- Secar bien y meticulosamente los pies, con toalla individual o secador con aire frío.
- Cambiarse los calcetines y/o medias diariamente.
- Optar por el uso de calcetines de fibras naturales para favorecer la transpiración y calzado no oclusivo y limpio.
- Controlar el exceso de sudoración.
- Eliminar la suciedad que se acumula bajo el borde de las uñas.
- Tratar correctamente las enfermedades predisponentes (diabetes, inmunodepresión, etc.).
- Acudir al podólogo para el cuidado de los pies, especialmente en personas de edad avanzada con trastornos circulatorios.
- Ante una onicolisis o separación de la uña del lecho ungueal, evitar los factores desencadenantes de infección como calor y humedad continuadas, recortar las uñas lo máximo posible y mantenerlas limpias.
Finalmente, cuando ya se ha producido la onicomicosis se recomienda1, 2:
- Después de realizar ejercicio, llevar a cabo una correcta higiene de los pies y aplicar el tratamiento prescrito.
- Airear los pies el mayor tiempo posible y hacer baños de sol.
- Ponerse la ropa interior con precaución para evitar el contagio en otras zonas del cuerpo, como las ingles.
- Buscar consejo sanitario profesional: la ausencia de dolor en la mayoría de los casos, su lenta evolución y ser considerada como un mero problema estético son causa habitual de retraso diagnóstico.
- No interrumpir el tratamiento prescrito voluntariamente.
En resumen, la onicomicosis es una afección frecuente de las uñas causada por hongos que puede verse favorecida por diversas circunstancias como comorbilidades o condiciones higiénicas deficientes. Ante cualquier sospecha es recomendable consultar con el equipo sanitario responsable para valoración.
Además, si eres asegurado de Adeslas, recuerda que tienes disponible nuestro Servicio de Orientación Médica General, donde podrás obtener más información.
Referencias:
1 Guía práctica clínica en onicomicosis y dermatomicosis del pie. Consejo General de Podología de España. Octubre, 2023.
2 Onicomicosis. Actualización en Medicina de Familia. Sociedad Española de Medicina de Familia y Comunitaria (semFYC). Marzo, 2018.
3 Onicomicosis. Mi piel. Publicación para la formación dermatológica en Atención Primaria. Sociedad Española de Médicos Generales y de Familia (SEMG). Junio, 2020.
4 Onicomicosis: diagnóstico y tratamiento. Información Terapéutica del Sistema Nacional de Salud. Año 2008.
5 Aspectos clínicos, diagnósticos y terapéuticos de las dermatofitosis. Enfermedades Infecciosas y Microbiología Clínica. Marzo, 2011.
6 Diagnóstico de onicomicosis. La utilidad del test rápido de detección antigénica en comparación con el cultivo. Actas Dermo-Sifiliográficas. Enero, 2025.
7 Tratamiento de las onicomicosis con láser. Medicina Estética. Revista científica de la Sociedad Española de Medicina Estética (SEME). Junio, 2014.
8 Procesos micológicos y sus cuidados. Asociación Nacional de Enfermería Dermatológica e Investigación del Deterioro de la Integridad Cutánea (ANEDIDIC). Consultado en enero, 2025.
